Na czym polega zamknięcie perforacji korzenia?

Spis treści
- Istota perforacji korzenia i jej klasyfikacja
- Przyczyny powstawania perforacji i objawy kliniczne
- Cel i zasady zamknięcia perforacji
- Etapy zabiegu zamknięcia perforacji
- Materiały stosowane do zamykania perforacji
- Znaczenie powiększenia i nowoczesnej diagnostyki
- Powikłania i rokowanie po zamknięciu perforacji
- Alternatywne metody i postępowanie chirurgiczne
- Znaczenie profilaktyki i umiejętności operatora
- FAQ
Zamknięcie perforacji korzenia to jedno z najbardziej wymagających zadań w endodoncji i stomatologii zachowawczej. Polega na szczelnym zabezpieczeniu nieprawidłowego połączenia między systemem kanałowym a otaczającymi tkanami zęba, które powstało na skutek uszkodzenia ściany korzenia. Od prawidłowego rozpoznania, techniki opracowania i doboru materiału zależy dalsze rokowanie zęba, możliwość uniknięcia ekstrakcji oraz ograniczenie ryzyka powikłań, takich jak przewlekły stan zapalny, resorpcja czy utrata kości wyrostka zębodołowego.
Istota perforacji korzenia i jej klasyfikacja
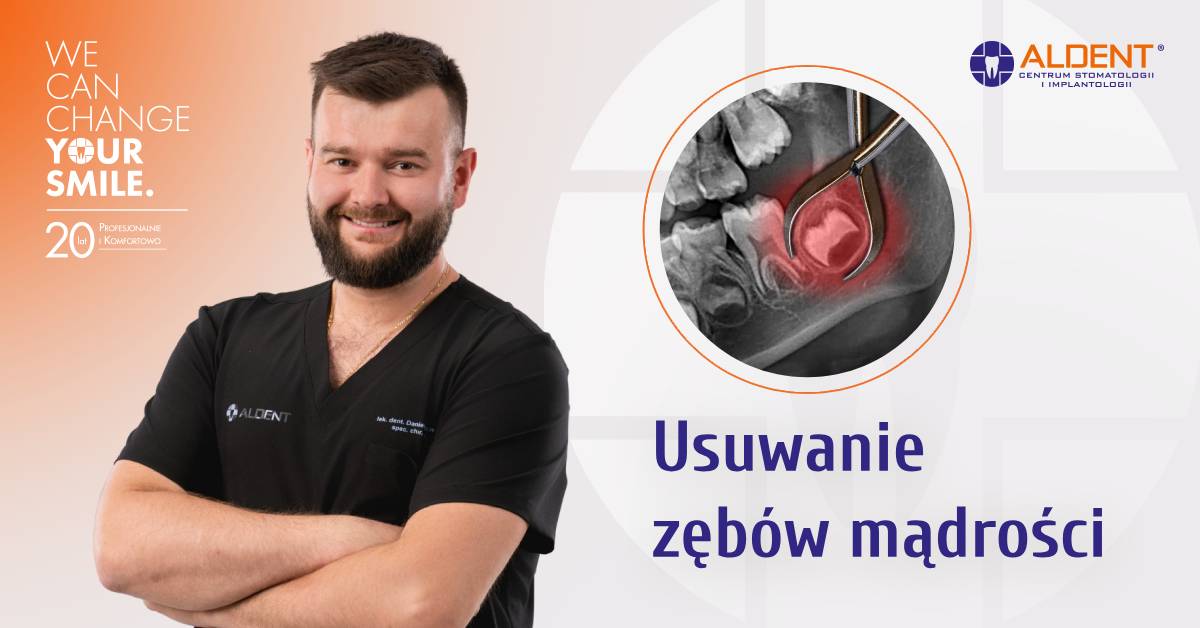
Perforacja korzenia oznacza patologiczne połączenie pomiędzy jamą zęba lub kanałem korzeniowym a ozębną, kością wyrostka zębodołowego lub tkanami przywierzchołkowymi. Najczęściej jest to powikłanie leczenia endodontycznego, ale może też wynikać z urazu, resorpcji patologicznej czy znacznego zniszczenia próchnicowego. Dla stomatologa kluczowe jest szybkie rozpoznanie miejsca, rozległości i czasu powstania perforacji, ponieważ te parametry wprost wpływają na rokowanie oraz wybór metody naprawczej.
W praktyce klinicznej perforacje dzieli się według kilku kryteriów. Ze względu na położenie wyróżnia się perforacje: przykoronowe, w obrębie części środkowej korzenia oraz w okolicy przywierzchołkowej. Z punktu widzenia techniki leczenia szczególne znaczenie mają perforacje poddziąsłowe, trudniejsze do odizolowania od środowiska jamy ustnej. Innym ważnym kryterium podziału jest przyczyna – perforacje jatrogenne, powstałe na skutek błędów operacyjnych lekarza, oraz perforacje patologiczne, wynikające z procesów resorpcyjnych lub urazów mechanicznych. Im bliżej dna komory lub przywierzchołka zlokalizowany jest ubytek, tym większe znaczenie ma precyzja diagnostyki radiologicznej i użycie powiększenia.
Rokowanie zależy również od czasu, jaki upłynął od momentu powstania perforacji do jej zamknięcia. Świeże, niewielkie perforacje, szybko zaopatrzone odpowiednim materiałem, rokują zdecydowanie lepiej niż rozległe ubytki, długo utrzymywane w kontakcie z florą bakteryjną jamy ustnej i płynem dziąsłowym. W tym kontekście kluczowe staje się wczesne rozpoznanie kliniczne, uwzględniające nie tylko klasyczne zdjęcia RTG, lecz także tomografię CBCT, która umożliwia dokładną ocenę kształtu ubytku i topografii korzenia.
Przyczyny powstawania perforacji i objawy kliniczne
Najczęstszą przyczyną perforacji korzenia są błędy podczas opracowania kanałów: nadmierne poszerzanie, zastosowanie zbyt sztywnych narzędzi, nieprawidłowe wyznaczenie długości roboczej czy gwałtowne zakrzywianie instrumentów w obrębie zakrzywionych kanałów. Do perforacji może dojść przy preparacji stopnia, poszukiwaniu ujść dodatkowych kanałów, a także w trakcie usuwania wkładów koronowo-korzeniowych. W zębach z rozległą destrukcją próchnicową ryzyko uszkodzenia cienkich ścian korzenia wzrasta, zwłaszcza gdy orientacja przestrzenna anatomicznych struktur jest utrudniona.
Drugą grupę stanowią perforacje wynikające z procesów chorobowych. Patologiczna resorpcja wewnętrzna lub zewnętrzna, związana z urazem, przewlekłym zapaleniem lub zaburzeniami ogólnoustrojowymi, może doprowadzić do powstania ubytku przechodzącego przez całą grubość ściany korzenia. W takich przypadkach leczenie ma charakter zarówno przyczynowy, jak i naprawczy, a zamknięcie perforacji staje się elementem kompleksowego postępowania endodontycznego.
Objawy kliniczne perforacji są niespecyficzne, lecz kilka cech może naprowadzać lekarza na właściwe rozpoznanie. Podczas opracowywania kanału pacjent może zgłaszać nagłe, ostre dolegliwości bólowe, często w momencie nieoczekiwanego „zapaści” narzędzia w głąb tkanek. Pojawienie się krwawienia w miejscu, które nie odpowiada fizjologii komory lub kanału, również sugeruje uszkodzenie ściany korzenia. W przypadku perforacji poddziąsłowych bywa obserwowany wyciek płynu dziąsłowego, a w zdjęciu rentgenowskim – nagła zmiana przebiegu kanału, nietypowy kształt poszerzenia lub obraz tzw. „kanału w kanale”.
W dłuższej perspektywie perforacja może objawiać się przetoką, tkliwością na opuk, bólem samoistnym oraz radiologicznymi zmianami w tkankach przyzębia okołowierzchołkowego. Niezamknięty ubytek stanowi bramę wnikania bakterii, prowadząc do przewlekłego zapalenia ozębnej i utraty kości. Rozpoznanie radiologiczne, uzupełnione badaniem z użyciem barwników, mikroskopu zabiegowego oraz narzędzi ultradźwiękowych, jest niezbędne dla precyzyjnego ustalenia lokalizacji i wielkości uszkodzenia.
Cel i zasady zamknięcia perforacji
Głównym celem zabiegu jest szczelne oddzielenie systemu kanałowego od tkanek przyzębia w miejscu uszkodzenia ściany korzenia. Prawidłowe zamknięcie perforacji ma zapobiec penetracji bakterii oraz produktów ich metabolizmu, umożliwić gojenie tkanek okołowierzchołkowych i zachować funkcję zęba w łuku. Osiągnięcie tego celu wymaga połączenia kilku elementów: prawidłowej diagnostyki, odpowiedniego przygotowania pola zabiegowego, właściwej techniki aplikacji materiału i kontroli jakości wypełnienia.
Podstawowa zasada postępowania brzmi: im szybciej perforacja zostanie zamknięta, tym lepsze rokowanie. Długotrwały kontakt ubytku z florą bakteryjną jamy ustnej sprzyja powstawaniu przewlekłego stanu zapalnego, co znacząco obniża szansę na regenerację ozębnej i kości. Dlatego, jeśli tylko warunki kliniczne na to pozwalają, stomatolog powinien dążyć do wykonania zabiegu w tej samej sesji, w której doszło do uszkodzenia, z zachowaniem pełnej aseptyki.
Zasady zamykania perforacji obejmują: dokładne odizolowanie pola zabiegowego koferdamem, delikatne opracowanie brzegów ubytku, zastosowanie środków hemostatycznych, precyzyjne wprowadzenie materiału naprawczego oraz kontrolę radiologiczną. Szczelność i biokompatybilność użytego materiału są kluczowe, dlatego wybór pada najczęściej na cementy na bazie krzemianów wapnia, wykazujące bardzo dobrą tolerancję tkanek i zdolność do stymulacji tworzenia cementu oraz kości. Równie istotne jest, aby materiał wykazywał odporność na wilgoć i miał odpowiednią konsystencję, pozwalającą na kontrolowaną aplikację nawet w trudno dostępnych obszarach.
Etapy zabiegu zamknięcia perforacji
Postępowanie rozpoczyna się od dokładnego oczyszczenia pola zabiegowego i założenia koferdamu, co minimalizuje ryzyko kontaminacji bakteryjnej. Następnie lekarz lokalizuje perforację z użyciem powiększenia optycznego oraz, w razie potrzeby, narzędzi ultradźwiękowych, które umożliwiają usunięcie nawisów zębiny i materiałów wypełniających bez nadmiernego poszerzania ubytku. Do identyfikacji przebiegu kanału i granic perforacji często wykorzystuje się barwniki diagnostyczne, kontrastujące z tkanką zęba.
Kolejny etap to uzyskanie hemostazy i praktyczne „opanowanie” krwawienia oraz wysięku płynu. Wykorzystuje się roztwory podchlorynu sodu, środki obkurczające naczynia czy tampony z gąbki kolagenowej. Niewystarczająca kontrola wilgotności może utrudnić osadzenie materiału i obniżyć szczelność wypełnienia. Istotne jest także zachowanie delikatności podczas manipulacji narzędziami, aby nie powiększać już istniejącego ubytku i nie uszkodzić dodatkowo przyczepu nabłonkowego lub ozębnej.
Po przygotowaniu pola perforacji następuje aplikacja materiału naprawczego. Najczęściej stosowane są preparaty na bazie mineralnego trójtlenku agregatu (MTA) lub nowoczesne cementy bioceramiczne. Materiał przygotowuje się do konsystencji umożliwiającej precyzyjne wprowadzanie przy pomocy specjalnych aplikatorów, kondensorów lub mikroplagierów. Warstwa materiału powinna całkowicie wypełniać ubytek, bez pozostawiania pęcherzyków powietrza, i odtwarzać w miarę możliwości pierwotny zarys ściany korzenia.
Po wstępnym związaniu materiału wykonuje się kontrolne zdjęcie RTG lub tomografię CBCT w celu oceny położenia wypełnienia oraz wykluczenia nadmiernego wypchnięcia preparatu poza granice korzenia. Następnie przechodzi się do właściwego leczenia endodontycznego, obejmującego opracowanie, dezynfekcję i obturację pozostałej części kanałów. Cały zabieg wymaga nie tylko doświadczenia, ale też cierpliwości oraz umiejętności pracy w warunkach ograniczonej widoczności i dostępności tkanek.
Materiały stosowane do zamykania perforacji
Współczesne standardy wskazują na przewagę materiałów bioceramicznych nad tradycyjnymi cementami szkłojonomerowymi czy amalgamatem. Klasycznym materiałem, który zrewolucjonizował postępowanie w perforacjach, jest MTA, będący drobnoziarnistym cementem krzemianowo-wapniowym. Wykazuje on wysoką biokompatybilność, bioaktywność, długotrwałą stabilność wymiarową oraz zdolność do wiązania w środowisku wilgotnym. Dzięki alkalicznemu pH działa bakteriostatycznie i sprzyja odkładaniu twardych tkanek w okolicy perforacji.
Nowszą generacją są cementy bioceramiczne w formie gotowych do użycia past lub materiałów o ulepszonej reologii. Cechuje je krótki czas wiązania, mniejsza rozpuszczalność, lepsza szczelność i możliwość aplikacji w bardzo wąskich ubytkach. Dodatkowo wiele z nich zawiera jony wapnia i krzemu, które stymulują powstawanie hydroksyapatytu na powierzchni kontaktu z tkankami. To przekłada się na lepszą integrację materiału z zębiną i otaczającymi tkankami przyzębia.
W określonych sytuacjach klinicznych stosuje się również cementy szkłojonomerowe, kompozyty modyfikowane czy materiały tymczasowe, jednak pełnią one zazwyczaj rolę uzupełnienia lub zabezpieczenia wstępnego, a nie docelowego zamknięcia perforacji. Kluczowe właściwości materiału naprawczego to: szczelność, biokompatybilność, odporność na wilgoć, zdolność do stymulacji gojenia tkanek twardych, stabilność mechaniczna i chemiczna w długim okresie. Dobór materiału powinien uwzględniać także lokalizację perforacji, dostęp operacyjny oraz możliwości technologiczne gabinetu.
Znaczenie powiększenia i nowoczesnej diagnostyki
Współczesna endodoncja opiera się na pracy z użyciem lup zabiegowych oraz mikroskopu operacyjnego, co ma szczególne znaczenie podczas postępowania z perforacjami. Powiększenie oraz intensywne oświetlenie umożliwiają dokładną wizualizację ubytku, ocenę jego granic, a także precyzyjną aplikację materiału naprawczego. Bez tych narzędzi ryzyko niepełnego wypełnienia, pozostawienia szczelin lub wtłoczenia materiału poza korzeń wzrasta, co może znacząco pogorszyć efekty leczenia.
Diagnostyka radiologiczna opiera się na zdjęciach wewnątrzustnych wykonywanych w kilku projekcjach, ale najbardziej dokładny obraz uzyskuje się dzięki tomografii CBCT. Obrazy trójwymiarowe pozwalają uwidocznić dokładną lokalizację perforacji, jej rozmiar, relację do struktur anatomicznych oraz stopień zniszczenia kości. Tak uzyskane informacje umożliwiają planowanie zakresu zabiegu, wybór odpowiedniej drogi dostępu i ocenę, czy leczenie kanałowe z zamknięciem perforacji jest w ogóle możliwe, czy też należy rozważyć postępowanie chirurgiczne lub ekstrakcję.
Połączenie nowoczesnych metod obrazowania z powiększeniem optycznym pozwala ograniczyć inwazyjność zabiegu, chronić zachowane struktury zęba oraz zwiększyć przewidywalność wyników. W kontekście perforacji o znaczeniu małowymiarowym nawet minimalne odchylenie aplikatora materiału może skutkować niepowodzeniem, dlatego rola mikroskopu i CBCT staje się w praktyce nie do przecenienia.
Powikłania i rokowanie po zamknięciu perforacji
Mimo rozwoju technologii i materiałów, zamknięcie perforacji nie zawsze kończy się pełnym sukcesem. Do typowych powikłań należy utrzymujące się lub nawracające zapalenie tkanek okołowierzchołkowych, tworzenie się przetoki, resorpcja korzenia, a w skrajnych przypadkach utrata zęba. Ryzyko powikłań rośnie wraz z wielkością ubytku, jego położeniem w okolicy przydziąsłowej oraz czasem, który upłynął od powstania perforacji do momentu jej zaopatrzenia.
Rokowanie zależy od kilku kluczowych czynników: wielkości perforacji, stopnia kontaminacji bakteryjnej, zastosowanego materiału, skuteczności dezynfekcji kanału i jakości wypełnienia endodontycznego. Najlepsze wyniki osiąga się w przypadku niewielkich, świeżych uszkodzeń położonych poniżej przyczepu nabłonkowego, lecz jeszcze w obrębie korzenia. Perforacje w części furkacyjnej zębów wielokorzeniowych, szczególnie zlokalizowane nad przyczepem nabłonkowym, charakteryzują się gorszym rokowaniem z powodu utrudnionej izolacji od środowiska jamy ustnej i dużej podatności na kolonizację bakteryjną.
Kontrole po zabiegu obejmują badanie kliniczne i radiologiczne w odstępach kilku miesięcy. Brak objawów bólowych, stabilność zęba, redukcja zmian zapalnych w tkankach okołowierzchołkowych oraz brak progresji resorpcji są kryteriami pozytywnej oceny leczenia. Należy jednak pamiętać, że proces dojrzewania tkanek i odbudowy kości może trwać wiele miesięcy, a nawet lat, dlatego konieczna jest długotrwała obserwacja pacjenta.
Alternatywne metody i postępowanie chirurgiczne
W sytuacjach, gdy dostęp do perforacji od strony kanału jest ograniczony lub niemożliwy, a uszkodzenie jest rozległe, rozważa się techniki chirurgiczne. Do najczęściej stosowanych należy resekcja wierzchołka korzenia z wstecznym wypełnieniem materiałem bioceramicznym. Procedura ta pozwala od strony zewnętrznej oczyścić okolicę uszkodzenia, usunąć zmienione zapalnie tkanki i szczelnie zamknąć drogę penetracji bakterii. W przypadku perforacji bocznych, szczególnie w zębach przednich, możliwe jest też wykonanie zabiegów plastyk kostnych i regeneracyjnych.
Dla części pacjentów, zwłaszcza gdy perforacja jest znaczna i położona w miejscu kluczowym dla utrzymania struktury korzenia, lepszym rozwiązaniem może być ekstrakcja zęba i jego późniejsze uzupełnienie protetyczne lub implantologiczne. Decyzja zależy od wieku pacjenta, znaczenia danego zęba w łuku, stanu pozostałych zębów, oczekiwań estetycznych oraz ogólnego stanu zdrowia. Niezależnie od wyboru metody, nadrzędnym celem pozostaje zachowanie funkcji żucia, estetyki i komfortu pacjenta przy jak najmniejszym ryzyku powikłań.
W literaturze opisuje się także zastosowanie materiałów regeneracyjnych, błon zaporowych oraz przeszczepów kostnych w obszarze perforacji połączonych z rozległym ubytkiem kości. Zabiegi te należą do zaawansowanej chirurgii stomatologicznej i periodontologii, a ich powodzenie zależy od ścisłej współpracy endodonty, chirurga stomatologicznego oraz, w razie potrzeby, periodontologa. Ostateczny wybór strategii leczenia powinien być poprzedzony dokładną analizą korzyści i ryzyka dla konkretnego przypadku klinicznego.
Znaczenie profilaktyki i umiejętności operatora
Choć zamknięcie perforacji korzenia jest możliwe i często skuteczne, najlepiej jest zapobiegać takim powikłaniom. Kluczowe znaczenie ma znajomość anatomii zębów, umiejętność interpretacji zdjęć radiologicznych oraz stosowanie osłon zębiny podczas preparacji ubytków głębokich. Odpowiedni dobór narzędzi endodontycznych, stosowanie sekwencyjnego opracowania kanałów, płynna zmiana średnicy pilników i praca z użyciem stopów niklowo-tytanowych pomagają zminimalizować ryzyko mechanicznego przebicia ściany korzenia.
Równie ważne jest szkolenie w pracy z mikroskopem operacyjnym oraz systematyczne podnoszenie kwalifikacji poprzez kursy i szkolenia z zakresu endodoncji mikroskopowej. Doświadczenie kliniczne, połączone z umiejętnością rozpoznawania sytuacji granicznych, pozwala uniknąć błędów, które mogłyby skutkować nieodwracalnym uszkodzeniem struktury korzenia. W wielu przypadkach bardziej bezpieczne jest skierowanie pacjenta do specjalisty endodonty niż podejmowanie ryzykownych prób leczenia w warunkach ograniczonych możliwości technicznych.
Profilaktyka perforacji obejmuje też kontrolę jakości wcześniejszych wypełnień, właściwe planowanie odbudowy protetycznej oraz systematyczne monitorowanie zębów po urazach. Wczesne wykrycie resorpcji, pęknięć czy patologicznych zmian w obrębie ozębnej stwarza szansę na interwencję zanim dojdzie do pełnościennego ubytku. Edukacja pacjentów w zakresie higieny jamy ustnej i konieczności regularnych kontroli stomatologicznych jest więc również elementem strategii ograniczania ryzyka powstawania perforacji.
FAQ
Na czym dokładnie polega zamknięcie perforacji korzenia?
Zabieg polega na szczelnym wypełnieniu ubytku w ścianie korzenia materiałem biokompatybilnym, najczęściej na bazie krzemianów wapnia. Lekarz najpierw lokalizuje perforację, oczyszcza ją, uzyskuje hemostazę, a następnie precyzyjnie wprowadza materiał, izolując tym samym kanał od tkanek przyzębia. Celem jest zatrzymanie wnikania bakterii, umożliwienie gojenia ozębnej i zachowanie zęba w funkcji na wiele lat.
Czy każdą perforację korzenia można zamknąć?
Nie każdą perforację udaje się skutecznie zaopatrzyć. Rokowanie zależy od wielkości ubytku, jego lokalizacji, czasu, jaki minął od powstania, oraz stopnia zniszczenia kości. Niewielkie, świeże perforacje położone głębiej w korzeniu rokują dobrze. Rozległe uszkodzenia w okolicy furkacji czy przydziąsłowej, zwłaszcza długo nieleczone, mogą wymagać zabiegów chirurgicznych, a czasem nawet ekstrakcji zęba i późniejszego leczenia protetycznego lub implantologicznego.
Jakie materiały są obecnie uznawane za najlepsze do zamykania perforacji?
Złotym standardem są materiały bioceramiczne, w tym klasyczny MTA i nowocześniejsze cementy krzemianowo-wapniowe w formie gotowych past. Charakteryzują się wysoką biokompatybilnością, bioaktywnością, odpornością na wilgoć oraz bardzo dobrą szczelnością. Dodatkowo stymulują odkładanie tkanek twardych w okolicy perforacji. Tradycyjne materiały, jak amalgamat czy cementy szkłojonomerowe, stosuje się dziś znacznie rzadziej i zwykle nie jako rozwiązanie pierwszego wyboru.
Czy zamknięcie perforacji jest bolesne dla pacjenta?
Sam zabieg wykonywany jest w znieczuleniu miejscowym, dlatego pacjent nie powinien odczuwać bólu w trakcie pracy lekarza. Po ustąpieniu znieczulenia może pojawić się przejściowa tkliwość na nagryzanie lub niewielki dyskomfort, wynikający z manipulacji w obrębie kanału i tkanek przyzębia. Objawy te zwykle ustępują w ciągu kilku dni. W razie potrzeby stosuje się leki przeciwbólowe, a pacjent otrzymuje zalecenia dotyczące higieny i unikania nadmiernego obciążania zęba.
Jakie są szanse, że ząb pozostanie w jamie ustnej na długo po zamknięciu perforacji?
Jeżeli perforacja została wcześnie rozpoznana, dokładnie oczyszczona i zamknięta odpowiednim materiałem, a pozostała część systemu kanałowego została prawidłowo wypełniona, szanse na długotrwałe utrzymanie zęba są wysokie. Wymagana jest jednak regularna kontrola radiologiczna, ocena stabilności zęba i stanu przyzębia. Niekorzystne czynniki, takie jak rozległe ubytki kości, złamania korzenia czy brak szczelnej odbudowy koronowej, mogą pogarszać rokowanie i skracać czas przeżycia zęba w łuku.